La cisti sacro-coccigea o sinus pilonidalis è una lesione sotto forma di cisti o fistola contenente spesso peli che, per cause acquisite o congenite, è localizzata nel solco tra i glutei.
Il termine “pilonidalis” viene da pilus o pelo e nidus o nido. I maschi sono 5 volte più colpiti delle femmine
L’area in cui si sviluppa tale lesione, sempre localizzata sulla linea mediana, a circa 5 cm dall’ano e superficiale rispetto alla fascia presacrale, è naturalmente infetta e il soggetto portatore, sin dalla giovane età, va incontro a infezioni ripetute.
Questo favorisce la formazione di ulteriori micro-cavità e di fistole.
Cause
Predisponente a questa patologia è il traumatismo ripetuto da sella o da sedile rigido.
Molto accreditata la causa congenita: malformazione nello sviluppo del canale neuroenterico con formazione di sinus rivestito da cute.
Sintomi
Se i pazienti con malattia pilonidale non hanno una fistola cutanea soffrono della comparsa di una piccola tumefazione con le caratteristiche dell’ascesso: dolore e arrossamento cutaneo.
Spesso però la manifestazione di questa malattia avviene in modo acuto con la formazione di un vasto ascesso della regione interglutea. Con l’evoluzione della patologia la lesione cronicizza e si allarga.
La cisti neoformata, a questo punto è una lesione palpabile non dolente con scarsa secrezione, ad andamento torpido. Se invece il sinus “fistolizza”, sono frequenti le secrezioni di liquido sieroso, siero-ematico o francamente purulento dal solco intergluteo.
I germi responsabili dell’infezione sono lo Staphylococcus aureus, lo Streptococcus viridans, Bacteroides e coliformi intestinali.
Diagnosi
È esclusivamente clinica con l’evidenza di una tumefazione rotondeggiante, di varie dimensioni, in sede sacro-coccigea, con o senza tramite fistoloso.
È importante la diagnosi differenziale con le fistole perianali e l’idrosadenite suppurativa.
Terapia
In fase acuta, il trattamento è esclusivamente medico: terapia antibiotica, impacchi caldo-umidi e applicazione di unguento a base di ittiolo.
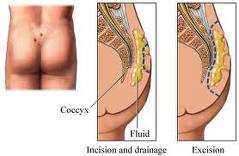
Se l’ascesso non si rompe e matura fino alla forma colliquativa, è necessario procedere con l’incisione e il drenaggio del pus: l’incisione deve essere piccola e laterale rispetto al la piega interglutea, perché altrimenti cicatrizza con difficoltà.
Tale trattamento può essere definitivo in circa la metà dei pazienti.
In fase cronica, oltre alla depilazione dell’area circostante la lesione, è necessario programmare un intervento di asportazione del tessuto malato in maniera più o meno invasiva:
Trattamenti mini-invasivi:
Intervento di Bascom: piccola incisione laterale rispetto al sinus e asportazione con curettage della cisti.
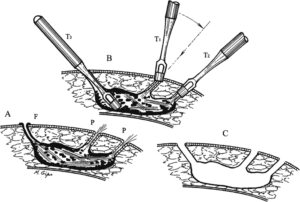
Intervento di Gips: Grazie all’utilizzo di bio-punch da 4 e 8mm si producono incisioni circolari in corrispondenza degli orifizi fistolosi (“carotaggio”) fino ad arrivare nella camera principale della cisti dove spesso si ritrovano peli. Si effettua quindi un curettage con la asportazione del tessuto patologico.
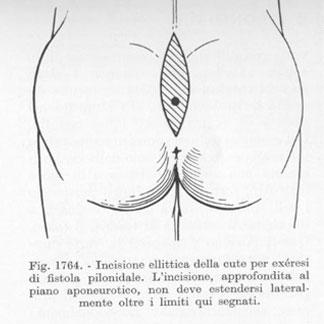
Intervento radicale:
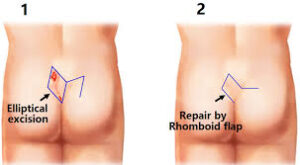
Viene effettuata una incisione a losanga mediana o laterale rispetto al solco intergluteo, si asporta tutto il tessuto patologico costituito dal sinus e dalla fistola e si sutura la ferita con un drenaggio in aspirazione lasciato in sede per alcuni giorni. Spesso purtroppo, soprattutto per ferite molto ampie si verifica una deiscenza della ferita che costringe a numerose medicazioni fino alla guarigione. Per evitare questa complicanza si ricorre a lembi di rotazione, plastiche a Z o a W (Lembo di Limberg) per poter chiudere la ferita.
In rari casi si è costretti a lasciare la ferita “aperta” dopo l’asportazione della lesione.