Emorroidi
Che cosa sono?
Le emorroidi sono dei cuscinetti vascolari, prevalentemente a sangue venoso, e normalmente servono per:
- “accompagnare” le feci all’esterno riducendo il trauma anale
- completare il complesso sistema della continenza fecale.
Solo quando danno dei sintomi si parla di malattia emorroidaria.
È la più diffusa causa di sofferenza della regione anorettale.
Cos'è la malattia emorroidaria?
Erroneamente descritta come “varici dell’ano”, le emorroidi patologiche sono dei corpi cavernosi di volume aumentato contenenti sangue venoso e arterioso, che possono protrudere dall’ano. A seconda del plesso da cui traggono origine possono essere suddivise in emorroidi interne ed esterne.
Le emorroidi interne aumentano di volume dentro l’ano, e danno segno di sé in genere solo durante il passaggio delle feci, con dolore, sanguinamento e prurito, e possono prolassare all’esterno dell’ano e rientrare da sole o con l’aiuto delle dita; sono molto dolorose se non si riesce a riposizionarle dentro l’ano.
Le emorroidi esterne si sviluppano al margine dell’ano; se sotto tensione sono molto dolorose, più frequentemente delle interne possono complicarsi con la formazione di coaguli nel loro interno (trombosi emorroidaria).
Classificazione
La classificazione delle emorroidi è basata sull’esame clinico; essa è di estrema importanza per la scelta del trattamento da seguire.
Classificazione storica (scala Goligher):
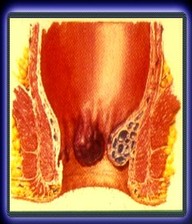
I Grado
Segni: Le emorroidi sono visibili alla proctoscopia e possono fuoriuscire sotto sforzo, ma non sono prolassate
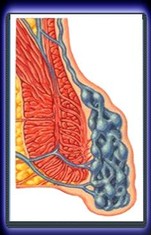
II Grado
Segni: Prolasso visibile sul margine anale sotto sforzo, con riduzione spontanea al termine di questo
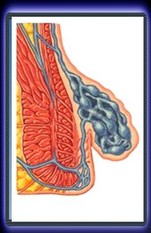
III Grado
Segni: Il prolasso deve essere ridotto manualmente
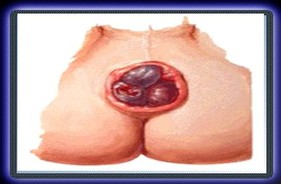
IV Grado
Segni: Prolasso irriducibile
Questa classificazione, ancorchè datata, già teneva in considerazione il prolasso rettale e lo collegava direttamente con la patologia emorroidaria.
Attualmente siamo più propensi a considerare una classificazione che non valuti solo le emorroidi ma soprattutto il prolasso rettale:
Classificazione secondo la teoria unitaria del prolasso:
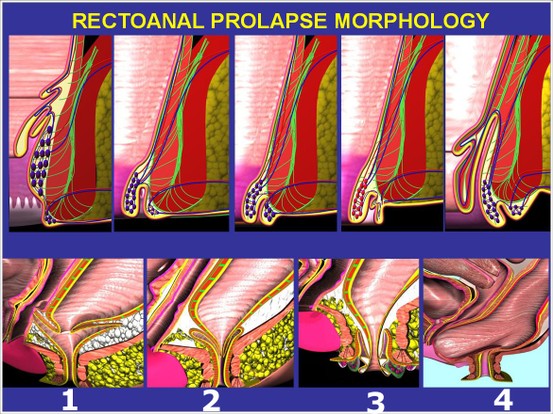
In base a questa classificazione, le emorroidi più che una patologia primitiva dell’ano-retto, risultano essere uno dei segni di un prolasso rettale più o meno protrudente.
Oltre che dal prolasso rettale, nella valutazione della patologia emorroidaria, non si può prescindere, soprattutto per il sesso femminile, dall’inquadramento degli altri organi pelvici con i quali l’ano-retto condivide il sistema fasciale, muscolare e nervoso.
Cause
Non esiste una sola causa.
Si sviluppano di più con: l’aumentare dell’età, le eccessive spinte per evacuare le feci, la lunga permanenza sulla tazza del bagno, le feci molto dure o irritanti quali quelle diarroiche, la gravidanza, i fattori ereditari.
Queste cause hanno in comune un fattore fondamentale, il prolasso rettale nelle sue varie forme, senza il quale non esiste la patologia emorroidaria
Diagnosi
Esistono sintomi legati alle emorroidi e sintomi dovuti più prettamente al prolasso.
Sintomi delle emorroidi:
Sanguinamento
Si stima che circa il 10% della popolazione adulta (tra i 25 e i 65 anni) abbia avuto un sanguinamento rettale sintomatico e di piccola entità.
Dolore
Solitamente le emorroidi interne non sono dolenti. Nella maggior parte dei casi un intenso dolore anale è da associare a una ragade acuta, meno frequentemente a un ascesso ano-rettale, a una varice perianale trombizzata o a emorroidi interne prolassate e trombizzate. In tali casi il dolore, o l'accentuarsi dello stesso, è associato alla defecazione.
Sintomi del prolasso:
Nel prolasso di tipo 1:
ano umido, prurito, bruciore, dermatiti perianali
Nel prolasso di tipo 2:
quelli precedenti più sintomi da ostruita defecazione (eccessiva spinta durante le evacuazioni, senso di evacuazione incompleta, necessità di lassativi o di manovre manuali)
Nel prolasso di tipo 3:
prolasso esterno dei pacchetti emorroidali e trombosi
Nel prolasso di tipo 4:
tutti i precedenti aumentati d'intensità
Soluzioni
Dieta e stile di vita
Nei casi più lievi i sintomi delle emorroidi possono essere alleviati modificando lo stile di vita e adottando alcune semplici abitudini:
- Regolarizzazione della funzione intestinale e dello sforzo durante l’evacuazione: mantenere le feci morbide e non sforzarsi nell’atto dell’evacuazione, limitando il tempo del ponzamento a pochi minuti.
- Aumentare l’assunzione di fibre alimentari: frutta e verdure, alimenti integrali; bere sufficienti quantità di liquidi durante il giorno (almeno 1,5 – 2 litri). Se necessario assumere integratori di fibre, quali Psillio, crusca, etc.
- Un maggiore apporto di fibre e di liquidi è utile per correggere la stipsi, ammorbidire le feci e quindi ridurre lo sforzo defecatorio.
- Una regolare attività fisica aiuta l’intestino, stimolandone la funzionalità e quindi prevenendo la stitichezza.
Terapia medica
Unguenti, creme e supposte
Esistono diverse preparazioni e specialità farmaceutiche di uso corrente. Esse non “curano” le emorroidi, ma possono ridurre l’intensità dei sintomi quali dolore, fastidio e prurito:
- Una blanda crema emolliente, unguento o supposta possono alleviare il fastidio.
- Preparati che contengano anestetici locali (quali lidocaina) sono utili in caso di dolore: essi dovrebbero essere usati solo per un breve periodo (5-10 giorni) poiché, se usati a lungo, possono causare irritazione o sensibilizzazione, se usati a lungo.
- Preparati topici che contengano corticosteroidi possono essere prescritti dal medico in caso d’infiammazione. Ridurre l’infiammazione può essere utile per mitigare il bruciore e il prurito. Anche questi preparati non vanno usati per lungo tempo.
Terapia orale
Medicamenti per via orale quali flavonoidi semi sintetici possono essere utili per migliorare il tono venoso, diminuire la permeabilità vascolare e l’infiammazione.
Metodi parachirurgici o ambulatoriali
Le procedure parachirurgiche sono praticate negli stadi iniziali della malattia emorroidaria sintomatica. Questi trattamenti sono indicati per i cuscinetti emorroidari interni, situati nell’area al di sopra della linea dentata e quindi privi di terminazioni nervose sensibili al dolore. Se correttamente eseguiti, questi tipi di trattamento non dovrebbero essere dolorosi.
Le procedure più comuni sono la legatura elastica e la scleroterapia iniettiva.
Legatura elastica
Questa è usualmente una procedura ambulatoriale che consiste nel posizionamento di un laccio elastico di gomma alla base del gavocciolo emorroidario, ottenendo lo strangolamento di quest’ultimo.
Questo provoca l’arresto dell’apporto ematico al gavocciolo emorroidario, il quale va incontro a necrosi e a caduta nel corso di qualche giorno. Il tessuto alla base delle emorroidi, quindi, va incontro a cicatrizzazione.
Possibili complicanze: lieve malessere ano-rettale, che si risolve spontaneamente; intenso dolore immediatamente dopo la legatura, indice di mal posizionamento del laccio, trombosi emorroidaria (assai dolorosa); dislocazione dell’elastico; sanguinamento lieve e ulcere mucose.
Scleroterapia iniettiva
La scleroterapia è un’alternativa alla legatura elastica. Il fine di questa metodica è quello di realizzare una cicatrice fibrosa in seguito alla reazione infiammatoria indotta da una sostanza sclerosante. Questo processo porta a una riduzione dell’afflusso di sangue al gavocciolo emorroidario riducendone il volume e a una fissazione della mucosa agli strati sottostanti, riducendo l’entità del prolasso.
Complicanze: Le più comuni consistono in malessere ano-rettale transitorio e in rettorragia di lieve entità nel corso delle giornate immediatamente successive alla sclerosi.
Tecniche chirurgiche tradizionali
Milligan-Morgan e Ferguson
Le tradizionali tecniche chirurgiche consistono nella rimozione dei pacchetti emorroidari, con legatura chirurgica alla base di esse.
Queste tecniche, se ben praticate, sono efficaci e risolutive, poiché rimuovono i cuscinetti interni e i pacchetti emorroidali esterni.
Tuttavia tali tecniche risultano abbastanza dolorose nel periodo postoperatorio poiché lasciano nella zona perianale tre ferite che provocano dolore durante l’evacuazione.
Le tecniche di emorroidectomia più praticate, sono quella secondo Milligan-Morgan e quella secondo Ferguson.
Nella Milligan-Morgan le ferite conseguenti all’intervento vengono lasciate aperte affinché avvenga una cicatrizzazione spontanea.
Nella Ferguson, le ferite vengono chiuse con una sutura continua.
Le complicanze sono abbastanza rare, ma possono essere severe, quali stenosi anale, emorragia a distanza, incontinenza di vario grado.
Emorroidopessi con suturatrice meccanica
Lo sviluppo di questa procedura è stato il primo tentativo di risolvere il problema delle emorroidi prolassate senza asportazione o legatura di tessuto emorroidario.
La tecnica, sviluppata dal Dr. Longo negli anni ’90, si avvale di una suturatrice meccanica ed è meno dolorosa e più “fisiologica” delle emorroidectomie tradizionali in quanto non asporta i cuscinetti emorroidari ma interviene direttamente sul prolasso, causa primaria della malattia emorroidaria.
Tuttavia essa comporta alcune specifiche complicanze:
- emorragia postoperatoria,
- dolore retto-anale persistente,
- urgenza defecatoria.
DEARTERIALIZZAZIONE EMORROIDARIA TRANSANALE
La dearterializzazione emorroidaria transanale è la meno invasiva tra le tecniche chirurgiche per il trattamento delle emorroidi, in quanto non comporta l’asportazione di tessuto, ma solamente l’applicazione di punti di sutura interni, sulla mucosa rettale, in un’area insensibile al dolore.
Questa tecnica di chirurgia per le emorroidi utilizza un apposito proctoscopio e una sonda Doppler che consentono la localizzazione dei rami terminali dell’arteria rettale superiore e la loro successiva legatura con punti di sutura.
In caso di prolasso, alla legatura dei rami dell’arteria rettale superiore si associa una pessia, ovvero il riposizionamento della mucosa nella sua sede naturale.
PROLASSECTOMIA CON SUTURATRICE MECCANICA
È una tecnica che è figlia della emorroidopessi ed è riservata alla patologia emorroidaria con prolassi a tutto spessore di una certa rilevanza, all’invaginazione rettale e alla cura del rettocele.
L’intervento si avvale di due suturatici meccaniche e consiste nella asportazione del prolasso rettale in due tempi.

